La vacuna desarrollada por Jonas Salk hace 65, que en Argentina se aplica desde 1956, volverá desde junio a implementarse en toda su gama por recomendación de la Organización Mundial de la Salud
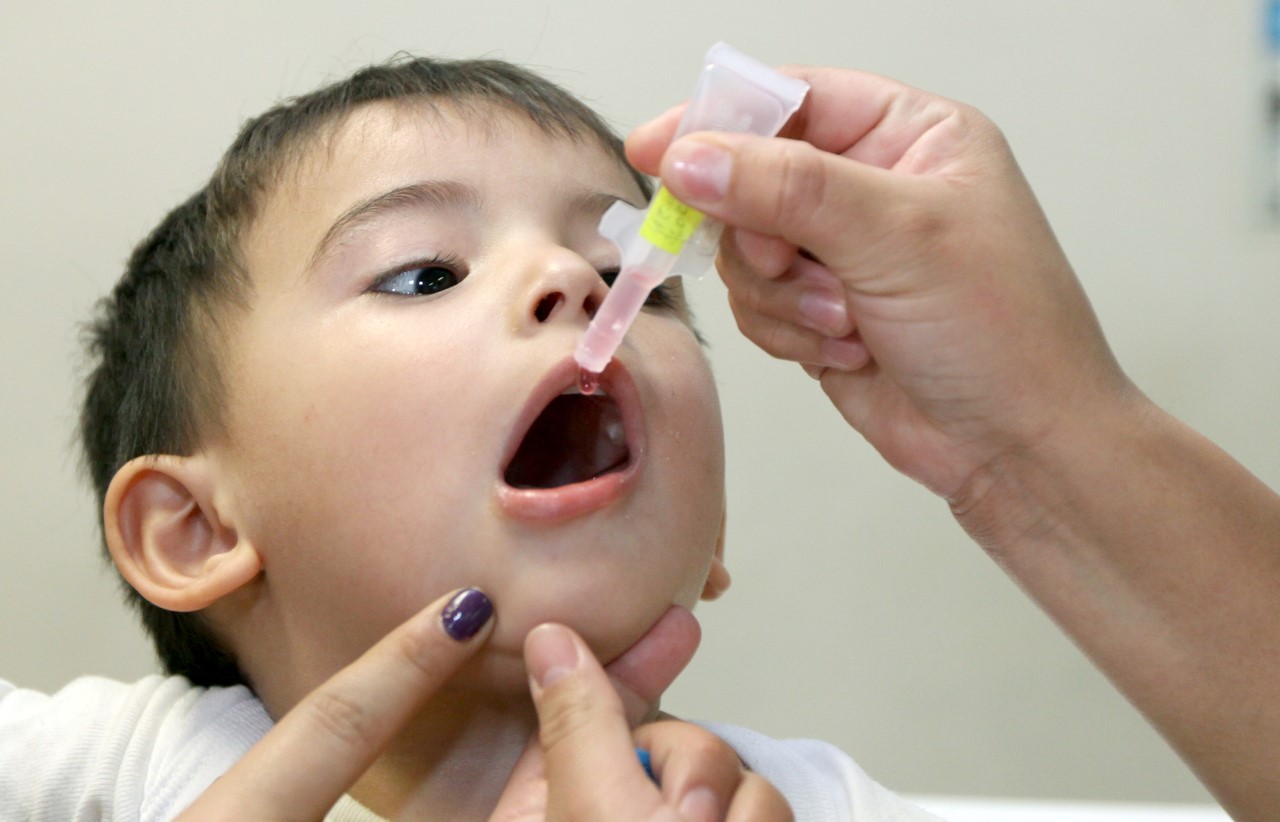
La vacunación antipoliomielítica desarrollada por Jonas Salk hace 65 años, considerada «una conquista de la ciencia médica» y que en la Argentina se aplica desde 1956, volverá a partir de junio a ser administrada con esquema completo, siguiendo la recomendación de la Organización Mundial de la Salud.
El nuevo esquema anunciado hace una semana por el Ministerio de Salud pasará de la actual oral bivalente (bOPV) más conocida como Sabin, a la vacuna inactivada (IPV) también conocida como Salk y constará de 3 dosis a los 2, 4 y 6 meses de edad y un refuerzo en el ingreso escolar entre los 5 y 6 años.
La vacuna inyectable desarrollada por el científico estadounidense a partir de poliovirus muertos (IPV) fue dada a conocer el 12 de abril de 1955 por el presidente Dwight Eisenhower, quien le entregó a Salk una distinción con periodistas de todo el mundo como testigos.
«No hay patente. ¿Se puede patentar el sol?», sería la frase más recordada de esas jornadas que fue dicha por el propio Salk cuando le consultaron sobre los derechos de autor.
El principal impulsor de la vacuna había sido otro presidente de Estados Unidos, quizás la persona más famosa del siglo XX en contraer poliomielitis o parálisis infantil: Franklin Roosevelt, quien murió una década antes del éxito de Salk.
Esta primera vacuna contra la enfermedad fue protagonista del mayor ensayo clínico de la historia, pues involucró a 1.800.000 niños en EE.UU., y los resultados fueron contundentes: era 90% efectiva contra el poliovirus tipo 2 (el más frecuente) y 3; y entre un 60 y 70% contra el poliovirus tipo 1.
Tras una campaña de vacunación masiva, el número anual de casos de polio bajó de 58.000 en 1952 a 5.600 en 1957 en el país del norte.
Al contar esta historia, un documental británico de 2015 la llamó «la vacuna que cambió el mundo».
Hoy se emplean dos tipos de vacuna contra la parálisis infantil: la otra es de tipo oral y fue desarrollada por el polaco estadounidense Albert Sabin en 1961 usando poliovirus vivos atenuados (OPV).
La poliomielitis es una enfermedad infecciosa que en el 90% de los casos transcurre como asintomática, pero que en sus formas más graves (1%) afecta al sistema nervioso central produciendo debilidad muscular y parálisis aguda fláccida, pudiendo incluso provocar la muerte.
Es producida por el poliovirus que se transmite a través de secreciones respiratorios o por la ruta fecal-oral pero como el ser humano es el único reservorio, los casos de polio disminuyeron más de un 99% gracias a la vacuna.
La enfermedad, que sigue siendo endémica en Afganistán y Pakistán, donde se registraron 46 casos en lo que va de 2020, en la Argentina registró su pico histórico en 1956 -con 6.940 casos-, y el último diagnóstico de poliomielitis por virus salvaje (no vacunal) ocurrió en 1984 en Salta.
«Es la foto más emocionante de mi carrera médica», dijo a Télam el médico Alejandro Ellis, en relación a la que se tomó en 2014 junto a Fermín Cortés, la última persona de las Américas en contraer la enfermedad -en 1991- y a quien visitó en la localidad peruana de Pichanaki.
Es que Ellis, actual jefe del servicio de Pediatría del Sanatorio Mater Dei, también cursó la polio, pero 34 años antes que Fermín; una experiencia que sería la «determinante» para que se decidiera a estudiar medicina primero, y se especializara en infectología pediátrica después.
El médico tuvo polio cuando tenía 18 meses y la enfermedad lo mantuvo sujeto a un arnés hasta los 8 años, lo sometió a mucha rehabilitación y cinco operaciones, dejándole leves secuelas.
«La vacuna Salk permitió evitar una enfermedad que causaba mucho daño y sufrimiento en la población; pero también trajo beneficios económicos porque el costo de 40 años de vacunar a la población en EE.UU. fue menor al de un año de rehabilitación de las secuelas», dijo.
El especialista consideró que «éste es un muy buen momento» para pasar a un esquema completo de IPV.
«La Sabin, que es la versión popular y ampliada de la Salk, logró eliminar totalmente la polio del mundo porque, a diferencia de la anterior, inmuniza no sólo al paciente que se vacuna sino a sus contactos», explicó
Es que, a diferencia de la Salk -elaborada a base de virus muerto- la Sabin «es a virus vivo, que se excreta y puede inmunizar a otros niños no vacunados por la misma vía que se contagia el virus salvaje, fecal-oral», explicó.
«Pero en este momento en que prácticamente no hay casos de polio salvaje en el mundo, es mejor no seguir usando la Sabin, que puede causar parálisis fláccida como efecto adverso por virus vacunal, aunque se produzca sólo en 1 de cada 4 millones de vacunados», dijo.
Por su parte, la presidenta de la Asociación de Lucha contra la Parálisis Infantil (ALPI), Teresa González Fernández, también aseguró «estar de acuerdo» con el anuncio del Ministerio de Salud.
«Salk trajo la posibilidad de erradicación de la polio y hoy es tal el avance de la sociedad , que la gente no se da cuenta de lo que costó», dijo González Fernández, que tuvo polio a sus siete años y quedó con mínimas secuelas.
Al anunciar la modificación del esquema de vacunación contra la polio, la infectóloga Silvia González Ayala consideró «muy auspicioso que en la compleja y cruda realidad de la pandemia Covid 19 podamos seguir progresando» con medidas como ésta.